Mitä mieltä olet HUS.fi-verkkosivustosta?
Vastaa lyhyeen kyselyyn ja kerro meille, miten sivusto toimii sinun mielestäsi.
Kyselyyn vastaaminen vie vain muutaman minuutin.
Kiitos ajastasi!
Näin Tammisairaalassa on huomioitu erilaiset näkemisen haasteet
Silmäsairauksien hoitoon keskittyvän Tammisairaalan suunnittelussa on otettu huomioon potilaiden erilaiset näkörajoitteet ja näkemisen haasteet. Esteettömästä ja saavutettavasta ympäristöstä hyötyvät kaikki.

Helsingin Meilahteen toukokuussa 2025 avautuvan Tammisairaalan suunnittelussa on hyödynnetty näkörajoitteisten kokemusasiantuntijoiden ja asiakasraadin havaintoja esteettömästä ja saavutettavasta sairaalasta.
Lue tästä jutusta esimerkkejä, miten Tammisairaalan suunnittelussa on huomioitu erilaiset näkemisen haasteet.
Koho-opasteet tukevat itsenäistä liikkumista
Tammisairaalassa näkörajoitteisia potilaita palvelee sisäänkäyntiaulassa oleva kohokartta, joka on käsin tunnusteltava kuvaus sairaalan pohjapiirroksesta.
Hissiaulojen opasteissa käytetään pistekirjoitusta.
Valkoisella kepillä tunnusteltavat ulkotilassa ja lattiassa olevat kohomerkinnät opastavat potilaan Tammisairaalan ulkopuolelta sisäänkäynnin infopisteelle, hisseille sekä kohokartan äärelle.
Ääniopasteet auttavat suunnistamaan kohteeseen
Tammisairaalan sisäänkäynneillä, pysäköintihallin hissiaulassa ja hisseillä on äänimajakat, jotka auttavat näkörajoitteista tai sokeaa suunnistamisessa.
Kohteilla on omanlaisensa ääni, jotten äänestä voi päätellä, mitä sen luona on. Esimerkiksi sairaalan ulko-ovilla kuuluu linnunlaulua muistuttava ääni.
Tammisairaalan ulko-ovilla olevat älyäänimajakat ovat puhelimeen yhdistettävissä bluetooth-signaalilla. Potilas voi pyytää älypuhelimeen asennetun sovelluksen avulla majakkaa kertomaan oman sijaintinsa ja reittiohjeen.
Tammisairaalan väriteemat ohjaavat paikantamisessa
Tammisairaala koostuu kolmesta rakennusosasta, joista kullakin on oma värinsä ja teemansa: kaupunki, puisto ja meri. Murretut punaisen, vihreän ja sinisen sävyt näkyvät pintojen värityksissä sekä opasteiden tehosteväreissä.
Teeman ja värityksen avulla potilas pystyy helpommin paikantamaan oman sijaintinsa sairaalassa.
Ulkona rakennusosien värilliset taidejulkisivut noudattavat myös samoja väriteemoja.
Potilaille tarkoitetut ovet on erotettu väreillä
Sairaalassa wc-tilojen ovet on merkitty tummalla värillä, vastaanottohuoneiden ovet ovat sen sijaan tammen värisiä. Henkilökunnan ovet sulautuvat seinään valkoisella värityksellä. Ovien värikontrastit ovat suuret, jotta ne erottuvat paremmin toisistaan.
Käytävällä olevat lattiamerkinnät kertovat, mille alueelle ovi avautuu.
Tammisairaalassa on kosketusaistilla koettavaa taidetta
Sairaalan kahvion seinällä oleva keraaminen teos kutsuu kävijän koskettamaan ja aistimaan teosta lähempää.
Lasten silmätautien vastaanottotilojen eläinaiheiset pronssiveistokset antavat nuoremmillekin taiteen kokijoille elämyksiä, vaikka potilaalla ei olisi täyttä näkökykyä.
Kosketettavat teokset on suunniteltu niin, että ne on helppo pitää puhtaana.
Silmäsairauksien hoitoon keskittyvä Tammisairaala avautuu potilaille 12.5.2025. Lue lisää uudesta sairaalasta.
Tekoäly ei korvaa kohtaamista – se voi pelastaa sen
Lääkäri katsoo potilasta silmiin ja kysyy: ”Mikä vaivaa?” Hän kuuntelee tarkasti vastauksen ja huomaa pieniä eleitä, joita sanat eivät kerro. Samaan aikaan hänen tietokoneensa ruudulla on jo valmiina vastaanottokäynnin tiivistelmä – tekoälyn laatima luonnos, jonka hän voi muokata, tarkistaa ja hyväksyä muutamalla klikkauksella.

Tämä on tulevaisuus, joka HUSissa halutaan rakentaa: tekoäly, joka ei vie pois ihmiskohtaamisia, vaan antaa niille enemmän tilaa.
"Tekoälyllä on valtava potentiaali tehdä hoitotyöstä sujuvampaa ja vähentää rutiinityötä. Jos ammattilaisen ei tarvitse käyttää aikaansa tietojen hakemiseen ja kirjaamiseen, hän voi keskittyä siihen, missä ihminen on korvaamaton: potilaan kohtaamiseen ja hoitamiseen," sanoo HUSin data- ja analytiikkajohtaja Sara Kinnunen.
Vähemmän klikkailua, enemmän aikaa kuunnella
Lääkäreiltä ja hoitajilta kuluu vastaanotoilla paljon aikaa tietojen kirjaamiseen ja etsimiseen. Tekoälyn avulla tämä työ voidaan automatisoida, jolloin aikaa jää enemmän potilaille.
Yksi konkreettinen esimerkki on kirjausapuri – tekoälytyökalu, joka tekee vastaanotolla käydystä keskustelusta luonnoksen yhteenvedoksi. Lääkäri tai hoitaja ei aloita kirjaamista tyhjästä, vaan voi muokata, tarkistaa ja hyväksyä tekoälyn tekemän ehdotuksen.
"Ammattilainen ehtii aidosti kuunnella ja kohdata, kun hänen ei tarvitse multitaskata," Kinnunen kuvailee.
Toinen tekoälyä hyödyntävä työkalu on tulkkausapuri, joka auttaa niissä tilanteissa, joissa potilas ja henkilökunta eivät puhu samaa kieltä.
"Aina, kun potilaan ja ammattilaisen välillä on kielimuuri, tarvitaan tulkkia. Tätä pystytään jatkossa automatisoimaan tekoälyllä, joka kuuntelee vastaanottoa ja kääntää puhetta reaaliaikaisesti. Tavoitteena on, että tulkkauksessa ei olisi yhtään viivettä ja resursseja säästettäisiin," Kinnunen kertoo.
Kun sairaala ei saa pysähtyä, tekoäly ennustaa ja ohjaa
HUSin päivystyksessä ambulanssit kaartavat pihaan tasaisena virtana. Osa potilaista pääsee nopeasti hoitoon, mutta välillä päivystyssalit täyttyvät ja odotusajat venyvät. Silloin katse kääntyy Ruuhkamittariin. Se ei ole vain tilannekuvan näyttäjä – sen taustalla toimii tekoäly, joka ennustaa kuormitusta ja auttaa sairaalaa varautumaan tulevaan.
"Ruuhkamittari seuraa ja ennustaa kaikkien päivystyksellisten toimintojen kuormitusta reaaliaikaisesti. Sen avulla voidaan arvioida esimerkiksi ensihoidon, päivystysten ja leikkaussalien tilannetta ja ohjata resursseja oikeisiin paikkoihin," Kinnunen kertoo.
Tekoäly käy läpi potilasvirtoihin ja sairaalan kapasiteettiin liittyvää dataa ja antaa hoitohenkilökunnalle arvokasta tietoa siitä, missä resurssipula uhkaa ja mihin tukea tarvitaan eniten. Myös HUSin asiakkaat pääsevät tarkkailemaan Ruuhkamittaria, joka löytyy julkisena verkosta.
Ennustemallit auttavat ennakoimaan potilasmääriä ja sairastumisriskiä
Samalla logiikalla toimii myös Ennu, tekoälypohjainen päivittäisjohtamisen ennustemalli. Se analysoi osastokohtaisten saapuvien ja lähtevien potilaiden määrää ja antaa ennusteita jopa seitsemän päivän päähän.
"Tulevaisuudessa tulemme menemään kohti ennakoituja järjestelmiä, josta esimerkkinä on jo tämä meillä käytössä oleva Ennu-järjestelmä. Lisäksi lähivuosina pystymme jo perusterveydenhuollon puolella tunnistamaan tekoälyn avulla myös sairastumisriskejä entistä aiemmin ja reagoimaan näihin jo ennen, kun potilas sairastuu," Kinnunen sanoo.
Eri toimijoilla on jo nyt käytössä tekoälyteknologioita, joilla pystytään esimerkiksi tunnistamaan ihmisiä, joilla on kohonnut riski sairastua kakkostyypin diabetekseen. Tulevaisuudessa ennustemallit voivat ulottua vielä pidemmälle.
"Datan perusteella voimme tulevaisuudessa nähdä vaikka, että mitä luultavammin henkilölle tulee 10 vuoden päästä keuhkosyöpä nykyisillä elintavoilla. Pystymme hoitamaan potilasta jo ennen, kun hän on sairastunut," Kinnunen kuvailee.
Tarkkuutta ja nopeutta – tekoäly lyhentää magneettikuvausten kestoa
Tekoäly on jo pitkään mullistanut kuvantamista ja radiologiaa – ensimmäiset koneoppimisalgoritmit kehitettiin jo 1990-luvulla, ja HUS on hyödyntänyt näitä ratkaisuja jo yli kymmenen vuoden ajan. Diagnostiikka on yksi osa-alue, jossa tekoälyn käyttö kasvaa jatkuvasti, ja sen avulla voidaan viedä asioita uudelle tasolle lähitulevaisuudessa. Tekoäly sujuvoittaa jo nyt myös koko kuvantamisprosessia.
Meilahden siltasairaalassa otettiin vuonna 2024 käyttöön tekoälysovellus, jonka avulla voidaan lyhentää magneettikuvausten kestoa. Kun yksittäisten kuvausten kesto lyhenee, saadaan päivään mahtumaan entistä useamman potilaan kuvaus.
“Magneettikuvausten nopeuttamisessa on aiemmin ollut haasteena riittävän laadun säilyminen. Nyt käytössä olevan tekoälysovelluksen avulla olemme voineet nopeuttaa kuvauksia ilman, että laatu kärsii”, ylilääkäri Antti Korvenoja kertoo.
Kuvausten nopeutuminen tekoälyn avulla perustuu siihen, että magneettikuvauksessa kerättävää signaalia voidaan kerätä aiempaa vähemmän. Tekoälyn avulla vähäisemmästä datasta voidaan koostaa laadullisesti riittävän hyvä kuva.
Siltasairaalan magneettikuvauksissa käytettävä tekoälysovellus on syvästi integroitu magneettikuvauslaitteen toimintaan ja pohjautuu fysiikan periaatteisiin. Kuvanlaadun riittävyyden arvioivat aina kuvauksen tekevä hoitaja ja kuvista lausunnon antava radiologi.

Tekoälyn avulla päivään mahtuu enemmän kuvauksia
Se että yhteen päivään mahtuu nyt aiempaa useamman potilaan kuvaus, ei ole yksinomaan tekoälyn ansiota vaan monen asian summa.
“Sovellus on mahdollistanut kuvausajan lyhentämisen. Sen lisäksi meidän on täytynyt käydä läpi koko magneettikuvauksen prosessi, jotta olemme saaneet yhteen päivään mahtumaan entistä useampia kuvauksia”, Korvenoja kertoo.
Sovelluksen käyttöönoton jälkeen Siltasairaalan magneetin ei-päivystyksellisten päivällä tehtävien kuvausten määrä on kasvanut 15 prosenttia. Nyt viiden arkipäivän aikana tehdään noin 140 kuvausta aiemman noin 125 sijaan.
Sen lisäksi, että lyhentyneet kuvausajat mahdollistavat suuremmat päiväkohtaiset kuvausmäärät, ne ovat mielekkäitä myös potilaan kannalta.
“Esimerkiksi selkäpotilailla voi olla hankalaa maata pitkiä aikoja paikallaan, joten kuvausajan lyheneminen on tervetullutta. Epämukavassa tilanteessa saattaa tulla liikettä, mikä aiheuttaa häiriöitä kuviin”, Korvenoja kertoo.
Radiologisten tutkimusten kysyntä kasvaa jatkuvasti ja magneettikuvauksille löytyy koko ajan uusia käyttötarkoituksia.
“Magneettikuvausta käytetään yhä enemmän esimerkiksi syöpähoitojen seurannassa. Jotta voimme vastata jatkuvasti kasvavaan kysyntään, tarvitsemme uusia ratkaisuja”, Korvenoja sanoo.
Potilasturvallisuus varmistetaan aina ennen tekoälyn käyttöönottoa
Toinen esimerkki tekoälyn hyödyntämisestä radiologialla ovat tietokonetomografiakuvaukset, jotka voidaan tekoälyn ansiosta tehdä aiempaa pienemmillä säteilyannoksilla. Pienempi säteilyannos aiheuttaa kuvaan häiriöitä, jotka voidaan tekoälyn avulla lopullisesta kuvasta poistaa.
“Arvioimme radiologialla jatkuvasti erilaisia kaupallisia sovelluksia, ja kun sopivia löytyy, niitä otetaan käyttöön. Potilasturvallisuus on kuitenkin aina keskiössä, eikä sovelluksia oteta käyttöön ennen kuin tietosuoja ja vaikutukset potilaiden hoitoketjuihin on selvitetty”, Korvenoja kertoo
Tekoälyä kehitetään eettisesti ja turvallisesti
Vaikka tekoäly tuo suuria mahdollisuuksia, sen käyttö vaatii aina, eikä vähiten terveydenhuollossa, tarkkaa harkintaa ja vastuullisuutta. Tammikuussa 2025 HUSissa hyväksyttiin oma tekoälypolitiikka, joka ohjaa tekoälyn käyttöä ja kehittämistä organisaatiossa. Tekoälyn eettiseen ja turvalliseen käyttöön liittyy paljon taustalla tapahtuvaa arviointia ja validointia jo ennen, kuin mitään otetaan kokeiluun.
“Kaupallisia tekoälyratkaisuja on esimerkiksi radiologialla tarjolla paljon. Niiden kelkkaan hyppäämisessä täytyy kuitenkin olla malttia. Uudet menetelmät ja tekniikat, olivat ne sitten tekoälyä tai eivät, vaativat aina testausta ja niihin liittyy sudenkuoppia, jotka pitää oppia tuntemaan”, Korvenoja toteaa.
HUS ei kehitä tekoälyratkaisujaan yksin, vaan tekee aktiivista yhteistyötä muiden suomalaisten ja eurooppalaisten toimijoiden kanssa.
"Meillä on hyvinvointialueiden ja toimittajien kanssa perustettu sote-tekoälyn ekosysteemi, jonka kautta jaamme parhaita käytänteitä, oppeja ja jopa teknisiä ratkaisuja. Kaikki, mitä me kehitämme HUSissa, kehitetään niin, että muutkin toimijat voivat niistä hyötyä," Sara Kinnunen sanoo.
EU:n tekoälysäädös edellyttää, että tekoälyn käyttäminen eri tietojärjestelmissä on ilmoitettava selkeästi käyttäjille ja että henkilöstölle tarjotaan riittävä koulutus tekoälyn vastuulliseen käyttöön.
HUS lanseerasi alkuvuodesta henkilöstölleen tekoälylukutaidon oppaan, joka kokoaa yhteen keskeiset tiedot tekoälystä, sen käyttökohteista ja eettisistä periaatteista. Samalla käynnistyvät henkilöstön tekoälykoulutukset, jotta jokainen huslainen ymmärtää tekoälyn periaatteet ja vastuut.
"Tekoälyn vastuullinen käyttö edellyttää, että henkilöstömme ymmärtää, miten teknologia toimii ja mitä se voi – ja ei voi – tehdä. Tämä on tärkeää sekä potilasturvallisuuden että ammattilaisten työn kannalta," Kinnunen korostaa.

Ihminen edellä, tekoäly tukena
Tekoäly terveydenhuollossa herättää monenlaisia tunteita. Kinnunen ymmärtää, että uuden teknologian käyttöönotto voi herättää huolta, mutta hän haluaa korostaa, ettei tekoälyn tarkoitus ole vähentää ihmiskontakteja – vaan tehdä niistä merkityksellisempiä.
"Potilaan palvelupolulla on monia vaiheita, joissa ihmisen kohtaaminen ei ole välttämätöntä. Näissä kohdissa tekoäly voi parantaa palvelun sujuvuutta ja vapauttaa ammattilaisten aikaa. Esimerkiksi saapumisohjeet sairaalaan – vaikuttaako hoitokokemukseesi, saatko ne sairaanhoitajalta vai chatbotilta?" Kinnunen pohtii.
HUSissa tekoälykehitys perustuu vuosien pitkäjänteiseen työhön datan hyödyntämisessä. Tietohallinnon Data-, AI- ja analytiikkavastuualueella työskentelee noin 60 ammattilaista, joista reilu 20 kehittää tekoälyratkaisuja täysipäiväisesti. Kinnunen aloitti vastuualueen johtajana viime syksynä.
HUS on kansallisesti ja eurooppalaisesti edelläkävijä tekoälyn soveltamisessa terveydenhuollossa. Yksi suurimmista vahvuuksista on laaja tietoallas, joka on ollut käytössä jo vuodesta 2016 – moni muu eurooppalainen toimija kehittää vasta nyt omia tietoaltaitaan.
"Tekoälyn käyttö vaatii dataa, jota sille opettaa tai jota se voi analysoida. Meillä HUSissa kehitystyö aloitettiin jo varhain, ja nyt haluankin painottaa sitä, miten saisimme kaiken tämän datan arvon konkretisoitua ja hyödynnettyä mahdollisimman tehokkaasti," Kinnunen sanoo.
Tekoäly tarvitsee aikaa – mutta suunta on selvä
Monet HUSin tekoälyhankkeet ovat vielä kokeiluasteella, ja niiden vaikuttavuuden arviointi vaatii aikaa.
"Vaikuttavuuden arviointi vaatii dataa pitkältä ajalta – ehkä vuoden päästä pystymme ensimmäisen kerran esittämään perusteltua näyttöä siitä, kuinka paljon tekoälyratkaisumme säästävät ammattilaisen työaikaa, ja miten ne auttavat käyttämään sekä henkilöstön että taloudelliset resurssimme tehokkaammin," Kinnunen sanoo.
Tavoite on kuitenkin selkeä: tekoälyn avulla HUS voi tehdä hoitotyöstä sujuvampaa, inhimillisempää ja vaikuttavampaa.
"Tekoäly ei tule ja syrjäytä tai tee kaikesta tekemisestä tunteetonta ja näkymätöntä. Tekoäly mahdollistaa sen, että ammattilaisillemme jää paljon nykyistä enemmän aikaa empaattiseen ihmiseltä ihmisille tapahtuvaan kohtaamiseen – juuri siellä, missä se on kaikista tärkeintä," Kinnunen summaa.
Kalliin vuokratyövoiman käyttö loppui – henkilöstökulut pienenivät pysyvästi
Vuokratyövoimasta luopuminen pienensi henkilöstökuluja yli 25 prosenttia Uuden lastensairaalan osasto Tähdellä. Hoidon taso ei laskenut ja henkilöstötyytyväisyys lisääntyi.

Suurin osa HUSin menoista on henkilöstökuluja. Työntekijöitä on noin 27 500, ja hoitohenkilökunnan osuus on yli puolet tästä. Viime vuosina yksi suurimmista kulueristä on ollut työvoimakustannusten kasvu.
Ongelma: Voimakkaasti kasvanut vuokratyön käyttö ja henkilöstön vaihtuvuus uhkasivat toiminnan jatkuvuutta
Vuokratyövoiman käyttö kasvoi vuosina 2020–2022 voimakkaasti koronapandemian ja hoitoalan työtaistelujen seurauksena. Sairaala joutui turvautumaan vuokratyövoimaan poikkeuksellisen korkeiden sairauspoissaolojen ja henkilöstön vaihtuvuuden vuoksi.
Vuokratyövoimaa käytettiin yhä enemmän, sillä toiminnan jatkuvuutta ei esimerkiksi äkillisissä poissaoloissa voitu turvata oman henkilöstön avulla. Vuonna 2022 hoitohenkilökunnan saatavuus oli heikentynyt niin, että se pakotti etsimään uusia ratkaisuja toiminnan turvaamiseksi ja kustannusten hillitsemiseksi.
Uuden lastensairaalan osasto Tähdellä henkilöstötilannetta tarkastellaan joka aamu.
”Tähti on päivystysosasto ja tilanteemme vaihtelevat päivittäin. Henkilökunnan määrää ja potilasmäärää on tarkasteltava erikseen jokaisena päivänä, sillä sijaistuksia ei voi suunnitella viikkoja aiemmin. Tilanne voi päivän aikana myös muuttua nopeasti”, osastonhoitaja Mia Park-Björklund kertoo.
Pääsääntöisesti Tähden sijaistarve johtuu poissaoloista tai vaativien ja vierihoidettavien potilaiden hoidon tarpeista.

Ratkaisu: Tehokkaampi henkilöstösuunnittelu toi säästöjä ja lisäsi henkilöstön tyytyväisyyttä
Vuoden 2023 alusta HUSin henkilöstötilanne alkoi helpottua, kun henkilökunnan saatavuus parani ja sairauspoissaolot vähenivät. Tällöin myös vuokratyövoimankäyttö saatiin maltillisemmalle tasolle. Henkilöstökustannusten hallintaa haluttiin kuitenkin lähteä kehittämään uusilla keinoilla.
Osasto Tähti on malliesimerkki onnistuneista käytännöistä ja konkreettisista säästökeinoista. Vuonna 2023 vuokratyövoiman vähennys oli 26 prosenttia, ja vuonna 2024 vuokratyövoimaa ei käytetty enää lainkaan.
"Onnistuimme vähentämään vuokratyövoiman tarvetta sisäisten sijaisten eli sissien käyttämisellä, ja tarvittaessa saamme apua toisilta osastoilta, jos siellä on rauhallisempaa", Park-Björklund sanoo.
Kunkin päivän potilasmäärät ja henkilöstöpuutteet iltaan, yöhön ja seuraavaan aamuun käydään läpi joka aamu päivittäisjohtamisen palaverissa koko Lasten ja nuorten sairauksien tulosyksikön kesken. Sisäiset sijaiset jaetaan henkilöstötarpeen, osaamisen ja määrän perusteella. Osaston oma henkilökunta on myös joustanut esimerkiksi vuoronvaihdoilla tai tekemällä ylimääräisiä vuoroja.
”Työnjakoa on mietitty tarkkaan. Apulaisosastonhoitajilla ja vuorovastaavilla on ollut suuri merkitys työvoimatarpeen selvittämisessä ja organisoimisessa. Lisäksi heidän oma työpanoksensa ilta- ja viikonloppuvuoroissa on vähentänyt vuokratyövoiman tarvetta”, Park-Björklund sanoo.
Henkilökunta on suhtautunut positiivisesti ulkopuolisen vuokratyövoiman käytön vähentämiseen ja lopettamiseen. Esimerkiksi ohjausta ja perehdytystä ei ole tarvittu yhtä paljon kuin aiemmin.
”Vakinainen henkilökunta osaa toimia parhaiten ja he pystyvät helpommin reagoimaan muuttuviin tilanteisiin. Tiimityöskentely on sujuvampaa tuttujen kollegoiden kanssa, kun toimintatavat tunnetaan ja osataan paremmin ennakoida ja vastata potilaiden hoitotarpeisiin”, Park-Björklund sanoo.
Vaikka oma henkilökunta tarvittaessa joustaa, on Tähdellä pidetty kiinni siitä, etteivät he kuormitu liikaa lisätyövuoroista.
Anestesiakaasujen hiilijalanjälki väheni merkittävästi HUSin leikkaussaleissa
Anestesiakaasujen hiilijalanjälki on vähentynyt HUSin leikkaussaleissa viidessä vuodessa ennusteen mukaan jopa 85 prosenttia. HUS luopui vuonna 2023 ilmastolle haitallisimmasta anestesiakaasusta eli desfluraanista.

HUSin leikkaussaleissa leikataan vuosittain yli 85 000 potilasta. Viime vuosien aikana nukutettavat potilaat ovat hengittäneet yhä useammin sevofluraania desfluraanin sijaan tai he ovat saaneet anestesian suonensisäisesti.
Ongelma: Leikkauksissa käytettävät anestesiakaasut ovat voimakkaita kasvihuonekaasuja
Anestesiassa käytettävät anestesiakaasut ovat ilmastoa lämmittäviä kasvihuonekaasuja, jotka kulkeutuvat ilmakehän alimpaan kerrokseen eli troposfääriin.
Terveydenhuolto tuottaa Suomen kasvihuonekaasuista arviolta 5,3 prosenttia. Ilmakehään höyrystyvien anestesiakaasujen osuus on tästä merkittävä.
“Kaikista anestesiakaasuista luopuminen ei ole mahdollista, sillä tarvitsemme vaihtoehtoja tiettyjen potilasryhmien nukuttamiseen. Suonensisäisesti käytettävän propofolin käyttö anestesiassa on lisääntynyt, mutta se ei myöskään sovellu kaikille”, dosentti, ylilääkäri Sinikka Münte kertoo.
Täysin päästöttömiä vaihtoehtoja nukutukseen ei ole. Propofolissa on myös ympäristön kannalta omat ongelmansa.
”Propofoli kulkeutuu vesistöihin ja on eliöille myrkyllinen, vaikka sillä ei ole kasvihuonekaasuvaikutusta”, pitkään ympäristötyötä HUSin leikkaussaleissa, tehohoidossa ja välinehuollossa edistänyt Münte kertoo.
Desfluraanin lisäksi synnytyskivun lievittämiseen käytettävä ilokaasu on ympäristölle haitallinen kasvihuonekaasu.
Ratkaisu: Ilmastoa huomioivat anestesiakäytännöt käyttöön, haitallisin kaasu pois käytöstä
HUSin leikkaussaleissa ja tehohoidossa luovuttiin ilmastolle haitallisimmasta anestesiakaasusta eli desfluraanista jo vuonna 2023. EU kieltää desfluraanin käytön vuodesta 2026.
Desfluraanin tilalle on lisätty sevofluraanin ja suonensisäisen anestesian käyttöä.
”Desfluraani poistuu nopeasti kehosta, joten sillä nähtiin etuja potilaan nopeampaan heräämiseen. Käytännössä ero ei ole kuitenkaan kovin merkittävä, vaan korvaava sevofluraani on anestesiakaasuna vähintään yhtä monipuolinen”, Münte kertoo.
Tärkeä keino ilmastopäästöjen vähentämiseen on anestesiatekniikka. Low flow -anestesiassa happi-ilmavirtaus pidetään mahdollisimman pienenä.
”Nykyiset anestesiakoneemme ovat tiiviitä, joten low flow -anestesia on mahdollinen toteuttaa. Jokainen anestesialääkäri ja -hoitaja voi siten toiminnallaan potilastyössä vaikuttaa päästöjen vähentämiseen.”
Anestesiakaasujen käyttöä ei ole maailmanlaajuisesti säädelty tai kielletty.
“Anestesiakaasut ovat lääketieteellisiä tuotteita, joita ei voi kieltää ilmastosyistä potilaan hoidon takia. Siksi anestesiakaasujen käyttö on terveydenhuollon ammattilaisten pohdittava asia”, Münte painottaa.
Ympäristötietoisuus ja alan tutkimustieto on lisääntynyt terveydenhuollossa voimakkaasti viime vuosina. HUSin leikkausaleissa ja tehohoidossa on kampanjoitu esimerkiksi tarvikehävikkiä vastaan ja ekologisempien työtapojen puolesta. Ekologisemmat valinnat, kuten monikäyttöiset tuotteet kertakäyttöisten sijaan, tuovat myös pitkällä aikavälillä säästöä.
“Ilmaston lämpeneminen vaikuttaa suoraan lääkärien ja muiden terveydenhuollon ammattilaisten työhön. Ilmastonmuutos lisää esimerkiksi infektioita ja vanhusten kuolleisuutta. Meidän tulee valmistautua tähän ja huomioida ilmastonäkökulma jo koulutuksesta alkaen”, Münte summaa.

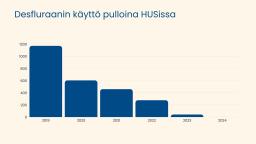
Anestesiakaasut lämmittävät ilmakehää
- Kasvihuonekaasujen lämmitysvaikutusta ilmastoon 100 vuodessa kuvataan GWP100-kertoimella (Global Warming Potential).
- Desfluraani on ilmastolle haitallisin anestesiakaasu, sen GWP100 (Global Warming Potential) on 2540 ja elinaika ilmakehässä 14 vuotta. HUSissa käyttö lopetettu jo 2023.
- Sevofluraanin GWP100 on 130 ja elinaika ilmakehässä 1,1 vuotta.
- Isofluraanin GWP100 on 510, elinaika ilmakehässä 3,2 vuotta.
- Ilokaasun GWP100 on 298 ja elinaika ilmakehässä jopa 114 vuotta. Ilokaasu on pitkän elinajan ja suurten käyttömäärien takia yksi haitallisimmista kasvihuonekaasuista.
Vähäpäästöisempien anesteettien käyttöönotto on yksi yli sadasta ilmastotiekarttamme toimenpiteestä. Ilmastotiekartan avulla etenemme kohti oman toimintamme hiilineutraaliutta ja vähähiilistä tulevaisuutta.
Yliopistosairaalassa tehtävä tutkimus on vaikuttavan hoidon edellytys
Tutkimus ja opetus ovat olennainen osa yliopistosairaalan toimintaa. Miten sairaalan ja yliopiston tiivis yhteistyö hyödyttää potilasta, henkilöstöä ja koko yhteiskuntaa?

Tutkimuskoordinaattori Eva Sutinen ottaa potilaita vastaan tutkimusyksikössä keskellä Meilahden sairaalakampusta. Tutkittavat ovat keuhkofibroosia tai keuhkoahtaumatautia sairastavia HUSin potilaita, jotka osallistuvat lääketutkimukseen.
”He saavat joko tutkittavaa lääkettä tai lumelääkettä. Vasta tutkimuksen lopussa potilas saa tietää, onko hän saanut vaikuttavaa lääkettä vai plaseboa”, Sutinen kertoo.
Keuhkofibroosi on sairaus, jossa keuhkokudos arpeutuu, hengityskapasiteetti heikentyy ja ihminen saa hengenahdistusta. Sairauteen ei ole keuhkonsiirtoa lukuun ottamatta parannuskeinoa. Uusia lupaavia, tautia hidastavia ja oireita vähentäviä lääkkeitä on kuitenkin tulossa.
Suurin osa potilaista haluaa osallistua tutkimuksiin
Suomalaiset potilaat ovat yleisesti hyvin tutkimusmyönteisiä ja luottavat tutkimusjärjestelmään. Valtaosa potilaista haluaa osallistua tieteellisiin tutkimuksiin, mikä on hyvä, sillä se lisää myös tutkimustulosten luotettavuutta.
”Potilaat tulevat hyvin mielellään tutkimuksiin mukaan. He myös pysyvät mukana, sillä käynnit ovat heille maksuttomia, he tapaavat lääkärin noin kuukauden välein ja matkat korvataan heille.”
Sutinen on työskennellyt Meilahden kampuksella vuodesta 1992 alkaen vuoroin HUSin ja vuoroin Helsingin yliopiston palkkalistoilla. Nykyinen työpaikka Sydän- ja keuhkokeskuksen tutkimusyksikkö osallistuu isoihin lääketutkimuksiin, joissa etsitään parantavia tai tautia hidastavia lääkkeitä.
”Tutkimus on välttämätöntä potilaiden hoidon ja lääkkeiden kehittämisessä. Ilman sitä kehitys pysähtyisi”, Sutinen sanoo.
Uudet hoidot ja lääkkeet nopeasti potilaiden käyttöön
Yliopistosairaalassa tehtävän tutkimuksen avulla saadaan tieteellisesti tutkittua tietoa, joka päätyy potilaiden hyödyksi uusimpina hoitomenetelminä. Lääke- ja laitetutkimuksen kautta potilaat saavat käyttöönsä uusimpia lääkkeitä tai laitteita. Pidemmällä aikavälillä tutkimustieto voi päätyä kansainvälisiksi ja kansallisiksi hoitosuosituksiksi saakka.
”Potilaat hyötyvät myös uuden tiedon lisääntymisestä. Esimerkkinä tästä on GenomiTerveys -hanke, jossa luotiin malli sille, miten biopankkinäytteistä saatavaa geenitietoa syöpäriskistä voidaan palauttaa näytteen antajalle”, HUSin tutkimusjohtaja Taneli Raivio kertoo.
Yhä useammin sairaalassa tehtävä tutkimus vaikuttaa välittömästi potilaan hoitoon. Tämä näkyy konkreettisesti esimerkiksi Sydän- ja keuhkokeskuksessa, joka on mukana useassa kansainvälisessä tutkimuksessa.
” Yliopistosairaalassa potilaat saavat nopeammin käyttöönsä tehokkaampia ja parempia hoitomuotoja, mikä parantaa hoitotuloksia ja potilaiden hyvinvointia. Tällä hetkellä meillä on muun muassa käynnissä tutkimus, jossa vertaillaan aivoinfarktin sairastaneiden potilaiden verenohennuslääkehoitoa ja laitehoitoa. Tässä tutkimuksessa ovat mukana kaikki Pohjoismaat ja Saksa”, sydän- ja verisuonitautien tutkimustoiminnasta vastaava osastonylilääkäri Juha Sinisalo kertoo.

Sairaalan ja yliopiston tiivis yhteistyö tuottaa lääkäriosaamista koko Suomeen
Vaikuttavan tutkimustyön mahdollistavat kattavat kansainväliset verkostot sekä ennen kaikkea tiivis yhteistyö HUSin ja Helsingin yliopiston lääketieteellisen tiedekunnan välillä.
Yliopistosairaalan ja yliopiston tiivis yhteistyö on molemmille elinehto. Ilman toista ei voi olla toista. Eikä tämä rajoitu vain sairaalaan ja yliopistoon, vaan yhteistyön merkitys ulottuu koko yhteiskuntaan. Helsingin yliopiston lääketieteellisen tiedekunnan dekaani ja HUSin johtoryhmässä yliopiston edustajana istuva Johanna Arola ottaa esimerkiksi opetuksen:
”On yhteiskunnallisesti aivan välttämätöntä, että koulutamme uusia osaajia ja siirrämme osaamista eteenpäin. Kuka meitä muuten tulevaisuudessa hoitaa? Yliopistosairaala ei voi mitenkään tinkiä tästä tehtävästä”, Arola painottaa.
Erikoistuvien lääkäreiden koulutus on keskeinen osa yliopistollisen sairaalan toimintaa. Erikoislääkärikouluttajana HUS on Suomen suurin ja kouluttaa osaajia laajasti myös ympäröiville hyvinvointialueille sekä perusterveydenhuoltoon. Iso osa kaikista Suomen erikoislääkäreistä valmistuu täältä. Heille tarjotaan myös mahdollisuutta tutkimusvapaaseen, jolloin he voivat tietyksi ajaksi irrottautua potilastyöstä ja keskittyä tutkimuksen tekoon.
Myös lääketieteen perustutkinto-opiskelijoilla on mahdollisuus tutkimuksen tekoon käytännön kliinisen koulutuksen lisäksi, mikä syventää heidän osaamistaan.
Suomalaisille parhaiten sopivien hoitojen löytyminen edellyttää tutkimustyötä Suomessa
HUSilla on yliopistosairaalana erityinen asema siksi, että HUSiin on keskitetty monia valtakunnallisia tehtäviä kuten kaikki Suomen elinsiirrot, vaikeiden palovammojen hoito ja vaativa lasten sydänkirurgia. Suomen mittakaavassa ainutlaatuista tutkimusta tehdään esimerkiksi harvinaissairauksissa, syöpätaudeissa ja lasten sairauksissa. Monet tutkittavista sairauksista ovat sellaisia, joita ei hoideta muualla Suomessa.
”Osaamista ei voi ostaa. Emme voi ostaa myöskään tutkimustietoa, vaan suomalaisten on tutkittava itse, jotta löydämme suomalaisille parhaiten soveltuvat hoidot”, Arola muistuttaa.
Tällä Arola tarkoittaa sitä, että vaikka kansainvälistä tutkimustietoa voi soveltaa, on suomalainen yhteiskunta, ympäristö ja geeniperimä omanlaisensa. Yksilöllinen, kullekin potilaalle räätälöity, hoito edellyttää, että tutkimusta tehdään täällä, ei toisella puolella maapalloa.
”Olisi todella tärkeää, että potilaalle annetaan riittävä informaatio tutkimuksen tuomista mahdollisuuksista. Jokaisella potilaalla on oikeus mahdollisimman oikeaan diagnoosiin ja hoitoon ja se voi syntyä tutkimuksen kautta”, Arola sanoo.

Meilahden ainutlaatuinen tutkimusympäristö houkuttelee henkilöstöä
Suomalaisten yliopistosairaaloiden vahvuus kansainvälisessäkin mittakaavassa on digitaalisissa tietojärjestelmissä oleva rekisteritieto. Meillä on kattavat potilasrekisterit ja aineistot vuosikymmenien ajalta, joita voidaan hyödyntää rekisteritutkimuksessa.
HUSin ja Helsingin yliopiston tiivis yhteistyö, kattavat rekisterit ja potilastietojärjestelmät sekä biopankkinäytteet ovat synnyttäneet Meilahteen maailman mittakaavassakin ainutlaatuisen tutkimusympäristön.
”Meillä on laaja potilaspohja ja paljon laadukasta terveydenhuollon dataa. Tämä yhdistettynä HUSin toiminnan volyymiin on meille menestystekijä”, Taneli Raivio toteaa.
Hoidon, opetuksen ja tieteellisen tutkimuksen kietoutuminen yhteen tuo sairaalalle paljon etuja.
”Meillä työskentelevät hyötyvät korkeasta tietotaidon tasosta ja mahdollisuudesta osallistua tieteelliseen tutkimukseen, mikä parantaa urakehitystä. Yliopistollisena sairaalana olemme myös haluttu kumppani esimerkiksi isoissa EU-rahoitusta saavissa kehityshankkeissa, jollaisessa Sydän- ja keuhkokeskuskin on mukana”, Sinisalo luettelee.
Kaiken takana ovat tietysti ihmiset eli motivoituneet tutkijat ja muu henkilöstö. Kun muun muassa henkilöstökyselyissä on kysytty sairaalan vetovoimatekijöitä, on yliopistollisuus yksi tärkeimpiä. Uuden tiedon tuottaminen ja sen hyödyntäminen potilaan parhaaksi motivoi henkilöstöä riippumatta siitä tekevätkö he itse tutkimustyötä.
”Toiminnan henki on, että haluamme tehdä parasta. Se korostuu yliopistosairaalassa. Haluamme olla kehityksen eturintamassa. Se, että tämän päivän tutkimus on huomisen hoitoa, on vanha sanonta, mutta pitää edelleen paikkansa”, Raivio sanoo.

Yhteinen kampus luo kohtaamisia ja verkostoja
HUSin ja Helsingin yliopiston yhteys näkyy fyysisestikin. Kun Meilahden aluetta katsoo ilmasta käsin, näkee, että sairaala ja yliopisto muodostavat tiiviin kampusalueen. Yliopiston opiskelijat ja HUSin työntekijät kulkevat päivittäin rinnakkain samoja katuja ja käytäviä.
Sairaalan ja yliopiston sijainti vierekkäin yhteisellä kampuksella on myös Raivion mielestä merkittävää ja helpottaa tutkimusta ja opetusta.
”Tarvitsemme kohtaamisia, jotta syntyy vuorovaikutusta, luottamusta ja verkostoja. Jos olisimme kaukana toisistamme kanssakäyminen olisi paljon vähäisempää. Myös tutkijoille sairaalan ja tutkimuslaboratorion sijainti lähekkäin tarjoaa poikkeuksellisen hyvät edellytykset tehdä kliinistä ja translationaalista tutkimusta”, Raivio sanoo.
Translationaalinen lääketiede yhdistää perustutkimuksen ja potilaan hoidon. Siinä tavoitteena on hyödyntää tutkimustuloksia mahdollisimman nopeasti potilaan hoidossa.
Meilahden kampuksella tehdään myös paljon perustutkimusta eli tutkimusta, jossa etsitään ensisijaisesti uutta tietoa, jota ei suoraan ole tarkoitettu sovellettavaksi käytäntöön.
”Perustutkimusta voitaisiin yhdistää vielä läheisemmin meidän tutkimustyöhömme sairaalan puolella. Tällä hetkellä henkinen välimatka on pitkä, vaikka fyysinen etäisyys on lyhyt”, Sinisalo sanoo.
Lainsäädäntö ei saa estää tutkimusta
Miten hyvät edellytykset tutkimuksen teolle sitten turvataan? Ainakin on oltava riittävät resurssit: rahaa ja aikaa. Tutkijoilla pitäisi olla joustavat työajat, jotta tutkimusta ei tarvitse tehdä normaalin päivätyön ja päivystysten päälle. Toisaalta lainsäädäntö on viime vuosina vaikeuttanut tutkimuksen teon aloittamista.
”HUS ja Helsingin yliopisto tekevät parhaansa, jotta toisiolaki saataisiin korjattua niin, että tutkimusmahdollisuudet olisivat paremmat. Ei kukaan halua tehdä ensin kahta vuotta töitä sen eteen, että pääsee aloittamaan tutkimuksen”, Johanna Arola toteaa.
HUSin ja Helsingin yliopiston lääketieteellisen tiedekunnan yhteisö
- 10 000 opiskelijaa (perustutkinto-opiskelijat, erikoistuvat lääkärit ja tohtorikoulutettavat)
- Noin 40 prosenttia kaikista suomalaisista tieteellisistä lääketieteen julkaisuista
- 3 000 tieteellistä julkaisua vuodessa
- 130 väitöskirjaa vuodessa
- 150 henkilötyövuotta kaksoisviroissa eli osaksi HUSissa, osaksi yliopistolla
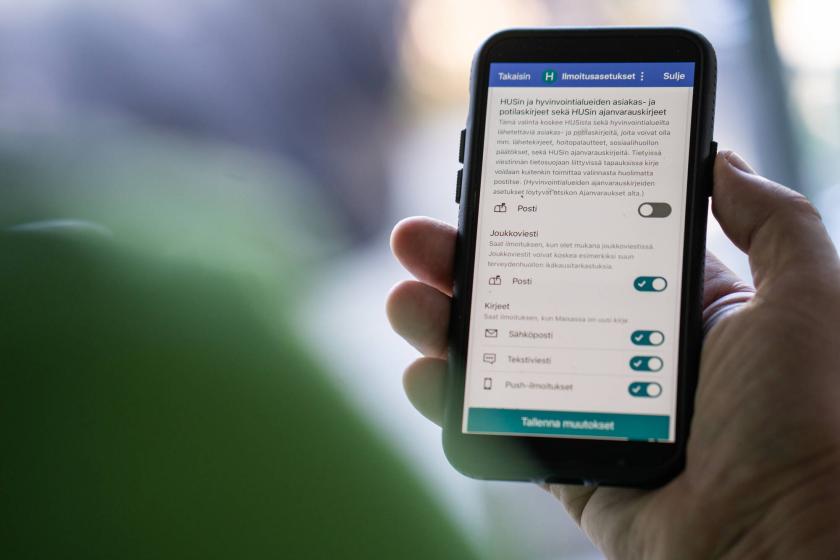
Ajanvarauskirjeitä selkiytetään asiakaspalautteen avulla
HUS lähettää vuosittain asiakkailleen postitse noin 1,5 miljoonaa potilaskirjettä, joista ajanvarauskirjeitä on noin puolet.
Ajanvarauskirjeissä on varatun ajan lisäksi tietoa saapumisesta sairaalaan sekä ohjeita vastaanottoon tai toimenpiteeseen valmistautumiseen. Keskimäärin kirjeiden pituus on noin seitsemän sivua, mutta pahimmillaan paperia voi olla jopa 30 sivua.
”Olemme saaneet asiakkailta ja henkilöstöltä paljon palautetta siitä, että ajanvarauskirjeet ovat sekavia ja pitkiä. Osa asiakkaistamme haluaisi asioida ainoastaan digitaalisesti. Palautteen pohjalta käynnistimme alkuvuodesta projektin, jonka tavoitteena on selkiyttää ajanvarauskirjeitä ja mahdollistaa digitaalinen asiointi”, asiakaskokemuspäällikkö Niina Källman kertoo.
Ajanvarauskirjeiden kehittämisessä on kaksi osaa: itse kirjeen selkeyttäminen sekä mahdollisuus valita kirjeen lähetystapa. Jatkossa asiakas voi valita haluaako hän HUSin kirjeet postitse vai sähköisenä Maisa-palvelun kautta.
”Potilaskirjeiden tulostaminen ja lähettäminen postitse maksaa noin 1,7 miljoonaa euroa vuodessa”, Källman toteaa.
Mitä useampi asiakas valitsee jatkossa sähköisen kirjeen, sitä enemmän säästyy myös rahaa.
Uusi ajanvarauskirje käytössä alkuvuodesta 2025
Uutta, lyhyempää ajanvarauskirjeen pohjaa on kehitetty yhdessä henkilöstön kanssa ja testattu asiakasraadeissa ja kokemusasiantuntijoilla. Palautteen pohjalta kirjepohjaa on tiivistetty ja yksinkertaistettu. Epäolennaisia osioita on karsittu pois ja asiakkaan kannalta tärkeimmät asiat on nostettu selkeästi esiin. Myös kognitiivinen saavutettavuus on huomioitu.
”Meillä on asiakkaina paljon maahanmuuttajia ja ihmisiä, joilla on kognitiivisia haasteita. Selkeä ja yksinkertainen kieli palvelee kaikkia”, Källman sanoo.
Yleiseen kirjepohjaan pitää usein lisätä tulevaan käyntiin liittyviä asioita. Kirjepohjan lisäksi tekeillä on myös ohjeistus siitä, miten pohjaa voi muokata. Tavoitteena on, että jatkossa kaikki HUSista lähtevät ajanvarauskirjeet olisivat yhtenäisiä, vaikka sisällöissä onkin eroja.
Uutta kirjettä pilotoidaan syksyllä ja kaikkien käytössä sen pitäisi olla alkuvuodesta 2025, jos Apotin muutokset etenevät aikataulussa. Sähköinen kirje on jo käytössä ja siitä viestitään potilaille syksyn aikana.
”Jatkossakin kuuntelemme asiakkaiden ja henkilöstön antamaa palautetta ja kehitämme kirjeitä edelleen”, Källman lupaa.
Artikkeli on julkaistu alun perin Husarissa 3/2024.
Katso myös
Asiakkaan kuuntelu – miksi ja miten sitä tehdään?
HUSin strategisena tavoitteena on Suomen paras asiakaskokemus vuoteen 2027 mennessä. Hyvä asiakaskokemus perustuu asiakkaan kuunteluun: mitä mieltä asiakkaat ovat saamastaan palvelusta ja mitä he toivoisivat tulevaisuudessa.

Ennen kaikkea hyvä asiakaskokemus syntyy arvostavasta kohtaamisesta ja osallistumisesta omaan hoitoon. HUSin asiakasosallisuusohjelmaan on koottu tapoja, joilla asiakkaat voivat osallistua omaan hoitoonsa, muiden potilaiden tukemiseen sekä toiminnan ja palvelujen kehittämiseen.
”Hyvää asiakaskokemusta ei voi syntyä ilman hyvää asiakasosallisuutta. Asiakasosallisuusohjelma on ikään kuin ohjekirja henkilöstölle siitä, miten ammattilaiset voivat tukea asiakkaan osallistumista”, kehittämispäällikkö Anu Toija sanoo.
Osallisuuden kokemus syntyy vuorovaikutuksessa
Kaikkia potilaita koskettava asiakasosallisuuden muoto on omaan hoitoon osallistuminen. Potilaalle ja omaisille pitäisi aina syntyä tunne siitä, että heidät on kohdattu arvostavasti, ja he saavat riittävästi tietoa hoidosta ja sen etenemisestä ymmärrettävässä muodossa.
”Osallisuuden kokemus syntyy vuorovaikutuksessa. Asiakkaalla pitää olla tunne, että hän voi vaikuttaa omaan hoitoonsa”, Toija sanoo.
Hoitotulokset ovat parempia, kun asiakas osallistuu. Hän sitoutuu silloin paremmin hoitotoimenpiteisiin ja omahoitoon. Osallisuus parantaa myös kommunikaatiota hoitohenkilöstön ja asiakkaan välillä, mikä lisää luottamusta.
Omista kokemuksista apua muille potilaille ja palvelujen kehittämiseen
Asiakkaat voivat osallistua myös vapaaehtoistoiminnan ja vertaistuen kautta. Tutkimukset osoittavat, että vertaistuella on suuri merkitys. Kun potilas kohtaa muita saman kokeneita, hän näkee, mitä sairaus voi tarkoittaa, ja miten sen kanssa voi selviytyä. Siksi kaikkia potilaita olisi hyvä rohkaista vertaistuen piiriin.
Kolmas asiakasosallisuuden muoto on palvelujen kehittämiseen osallistuminen esimerkiksi asiakasraatien, kokemusasiantuntijatoiminnan tai palautteen antamisen kautta.
Suurin osa asiakaspalautteesta annetaan suoraan hoitotilanteessa. Noin 95 prosenttia, potilaiden antamasta palautteesta on positiivista. Siinä korostuvat erityisesti onnistuneet kohtaamiset.
Asiakaspalautekyselyihin tulee noin 600 000 vastausta vuodessa, suurin osa tekstiviestillä.
”80 prosenttia vastaajista kirjoittaa tekstiviestipalautteeseen myös vapaata tekstiä. Näistä löydämme kehittämiskohteita”, asiakaskokemuspäällikkö Katriina Mikkonen kertoo.
Palautetta voi antaa myös hus.fi-verkkosivujen tai hoitotyön potilaspalautekyselyn kautta.
”Palaute menee tiedoksi osastoille ja niistä kerrotaan henkilöstölle. Palautteesta löytyy myös HUS-tasoisia kehittämiskohteita, kuten ajanvarauskirjeiden parantaminen”, Mikkonen kertoo.
Asiakkaat voivat osallistua monella tavalla:
- Antamalla palautetta tai vastaamalla asiakastyytyväisyyskyselyyn.
- Osallistumalla kokemustoimintaan asiakasraadeissa tai kokemusasiantuntijana.
- Toimimalla vapaaehtoisena vertaistukijana tai pitämällä OLKA-pisteellä teemapäiviä.
Artikkeli on julkaistu alun perin Husarissa 3/2024.
Mistä HUSin rahat tulevat ja mihin ne menevät?
HUSin rahoitusmalli muuttui vuoden 2023 alussa. Nyt Uudenmaan hyvinvointialueet ja Helsingin kaupunki maksavat HUSille etukäteen sovitun rahamäärän vuosittain. Sen on riitettävä kuluihin. HUS ei saa rahoitusta suoraan valtiolta.

Aiemmin HUS laskutti kuntia jokaisesta potilaasta ja tehdystä toimenpiteestä, eli suoritteista. Tämä tarkoitti sitä, että tehdyn työn ja rahan määrä kasvoivat samassa suhteessa. Enää tämä ei onnistu.
Tänä vuonna valtio rahoittaa koko Uudenmaan sosiaali- ja terveydenhuoltoa vajaalla seitsemällä miljardilla eurolla. Nämä rahat jaetaan Helsingille ja Uudenmaan hyvinvointialueille. Ne päättävät, kuinka suuren osan budjetistaan ne antavat erikoissairaanhoidolle eli HUSille. Samoista rahoista kilpailevat myös perusterveydenhuolto ja sosiaalipalvelut. Vaikka HUSin kulut kasvaisivat esimerkiksi kalliimpien hoitojen, potilasmäärien kasvun tai energianhinnan nousun vuoksi, ei lisää rahaa tule mistään.
”HUS ei saa yhtään rahoitusta suoraan valtiolta. Kaikki rahoitus tulee Uudenmaan hyvinvointialueiden ja Helsingin kaupungin kautta. Siirtyminen suoriteperusteisesta laskutuksesta talousarvioraamiin on ollut meille monella tapaa täysin uudenlainen tilanne”, toimitusjohtaja Matti Bergendahl sanoo.
Erikoissairaanhoidon osuus sote-rahoista noin kolmannes
Bergendahlin mukaan erikoissairaanhoidon osuus vajaan seitsemän miljardin sote-rahoista pitäisi olla noin kolmasosa. Nyt se on hieman tämän alle.
”Voi kysyä, onko se oikein vai väärin. Joidenkin mielestä osuuden pitäisi olla jopa 40 prosenttia.”
Nyt 70 prosenttia HUSin rahoituksesta, eli noin kaksi miljardia euroa, tulee Uudenmaan hyvinvointialueiden ja Helsingin kaupungin kautta. Noin miljardi euroa tulee asiakasmaksujen kautta, maksuina muualta Suomesta ja pieni osa on tutkimusrahoitusta. Yliopistosairaalarahoitusta HUS ei saa suoraan, toisin kuin muut yliopistosairaalat.
Muualle Suomeen tuotettu vaativa erikoissairaanhoito laskutetaan edelleen suoriteperusteisesti samoin valtakunnalliseen erityisvastuuseen kuuluva vaativin erikoissairaanhoito kuten elinsiirrot.

Toiminnan ja talouden välinen linkki entistä vahvempi
Talousarvion rakentaminen lähtee kuluista ja toiminnasta. Ensin on katsottava, kuinka paljon henkilöstöä on, ja kuinka paljon tietyssä yksikössä on aiempina vuosina hoidettu potilaita. Kulut kohtaavat sitten rahoituksen.
”Toiminnan ja talouden linkki on nyt paljon läheisempi kuin aiemmin. Sen ymmärtäminen olisi todella tärkeää”, Bergendahl sanoo.
Käytännössä etukäteen sovittu rahamäärä tarkoittaa sitä, että HUSin yksiköt eivät voi enää toimia oman mielensä mukaan, vaan rahankäytössä on huomioitava kokonaisuus. Jos joku tuhlaa liikaa, muille jää vähemmän. Sairaalassa on aina tietyt kiinteät kulut kuten vuokrat, sähkö tai lämmitys sekä suurimpana henkilöstökulut eli palkat. Muuttuvia kuluja ovat esimerkiksi leikkausten tai synnytysten kulut kuten erilaiset tarvikkeet.
”Kysymys on, kuinka paljon voimme kohdentaa rahaa tiettyyn toimenpiteeseen tai tapahtumaan? Nyt on mietittävä, mitä saadulla rahamäärällä pystyy tekemään, koska lisää rahaa ei tule”, Bergendahl tiivistää.
Tärkeä ymmärtää, mitä kaikki maksaa
Bergendahl allekirjoittaa sen, että vajaa seitsemän miljardia on paljon rahaa ja sillä on tultava toimeen.
”Terveydenhuollossa ei ole totuttu miettimään asioita rahan eli talouden ja tuotannon eli toiminnan kautta, koska olemme täällä potilasta varten. Tämä maksaa todella paljon ja meidän on mietittävä, miten tämä ratkaistaan. Sen ymmärtäminen, mitä kaikki maksaa on todella tärkeää. Ei kukaan yksityiselämässäänkään osta miljoonan euron asuntoa, jos siihen ei ole varaa.”
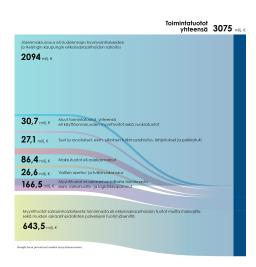
Toimintatuotot
- Jäsenmaksuosuus eli Uudenmaan hyvinvointialueiden ja Helsingin kaupungin erikoissairaanhoidon rahoitus 2 094 miljoonaa euroa
- Myyntituotot sairaanhoidollisesta toiminnasta eli erikoissairaanhoidon tuotot muilta maksajilta sekä muiden sairaanhoidollisten palvelujen tuotot jäseniltä 643,5 miljoonaa euroa
- Myyntituotot ei-sairaanhoidollisista toiminnasta esim. laitoshuolto- ja logistiikkapalvelut 166,5 miljoonaa euroa
- Valtion opetus- ja tutkimuskorvaus 26,6 miljoonaa euroa
- Maksutuotot eli asiakasmaksut 86,4 miljoonaa euroa
- Tuet ja avustukset, kuten esim. ulkoinen tutkimusrahoitus, lahjoitukset ja palkkatuki 27,1 miljoonaa euroa
- Muut toimintatuotot yhteensä eli käyttöomaisuuden myyntivoitot sekä vuokratuotot 30,7 miljoonaa euroa
Toimintatuotot yhteensä 3 075 miljoonaa euroa
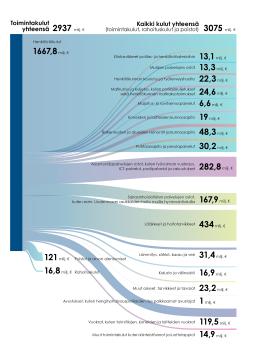
Toimintakulut
- Henkilöstökulut 1 667,8 miljoonaa euroa
- Sairaanhoidollisten palvelujen ostot, kuten esim. Uudenmaan asukkaiden hoito muilla hyvinvointialuilla 167,9 miljoonaa euroa
- Asiantuntijapalvelujen ostot, kuten työvoiman vuokraus, ICT-palvelut, postipalvelut ja vakuutukset 282,8 miljoonaa euroa
- Puhtaanapito ja pesulapalvelut 30,2 miljoonaa euroa
- Rakennusten ja alueiden remontit ja kunnossapito 48,3 miljoonaa euroa
- Koneiden ja laitteiden kunnossapito 19 miljoonaa euroa
- Majoitus- ja ravitsemuspalvelut 6, 6 miljoonaa euroa
- Matkustus ja kuljetus, kuten potilaiskuljetukset sekä henkilökunnan matkakustannukset 24,6 miljoonaa euroa
- Henkilökunnan koulutus ja työterveyshuolto 22,3 miljoonaa euroa
- Muiden palvelujen ostot 13,3 miljoonaa euroa
- Elintarvikkeet potilas- ja henkilöstöaterioihin 13,1 miljoonaa euroa
- Lääkkeet ja hoitotarvikkeet 434 miljoonaa euroa
- Lämmitys, sähkö, kaasu ja vesi 31,4 miljoonaa euroa
- Kalusto ja välineistö 16,9 miljoonaa euroa
- Muut aineet, tarvikkeet ja tavarat 23,2 miljoonaa euroa
- Avustukset, kuten hengityshalvauspotilaiden itse palkkaamat avustajat 1 miljoonaa euroa
- Vuokrat, kuten toimitilojen, koneiden ja laitteiden vuokrat 119,5 miljoonaa euroa
- Muut toimintakulut kuten kiinteistöverot ja luottotappiot 14,9 miljoonaa euroa
Toimintakulut yhteensä 2 937 miljoonaa euroa
Rahoituskulut 16,8 miljoonaa euroa
Poistot ja arvon alentumiset 121 miljoonaa euroa
Kaikki kulut yhteensä (toimintakulut, rahoituskulut ja poistot) 3 075 miljoonaa euroa
Artikkeli on julkaistu alun perin Husarissa 1/2024.
Mitä eri toimenpiteet oikeasti maksavat?
Mitä erikoissairaanhoidon toimenpiteet oikeasti maksavat, ja mitä asiakas niistä maksaa? Kokosimme todelliset kustannukset kolmesta tavallisesta toimenpiteestä: avosydänleikkauksesta, alatiesynnytyksestä ja murtuneen ranteen kipsauksesta.
Avosydänleikkaus
- Yksi avosydänleikkaus maksaa keskimäärin 20 000–30 000 euroa. Elinsiirtoleikkausten kustannukset ovat huomattavasti suuremmat.
- Karkeasti arvioiden kustannuksista 40 % tulee itse leikkaustoimenpiteestä, 30 % tehohoidosta, 20 % vuodeosastohoidosta, 10 % kalliista tarvikkeista sekä kuvantamis- ja laboratoriotutkimuksista.
- Potilas maksaa yhdestä hoitopäivästä sairaalassa 54,60 euroa.
- HUSissa tehtiin vuonna 2023 noin 800 avosydänleikkausta. Iso osa leikkauksista oli sepelvaltimoiden ohitusleikkauksia. Avosydänleikkauksissa hoidettiin myös sydämen läppävikoja, korjattiin aortan repeämiä tai laajentumia sekä erilaisia synnynnäisiä sydänvikoja. Lisäksi tehtiin sydämen- ja keuhkojen siirtoleikkauksia.
Alatiesynnytys
- Normaalisti sujuva alatiesynnytys maksaa keskimäärin 3 600 euroa.
Kustannus pitää sisällään synnytyksen sekä hoitojakson synnyttäneiden vuodeosastolla. Kustannuksesta noin 60 % tulee vuodeosastohoidosta ja noin 40 % synnytyksestä. - Potilas maksaa itse synnytyksestä ja esimerkiksi kolmen päivän vuodeosastohoidosta 163,80 euroa.
- Vuonna 2023 HUSissa synnytettiin 15 285 kertaa, näistä 77 % oli alatiesynnytyksiä ja 23 % keisarinleikkauksia.
- Vauvoja syntyi yhteensä 15 493, vauvoista kaksosia oli 384 ja kolmosia kuusi.
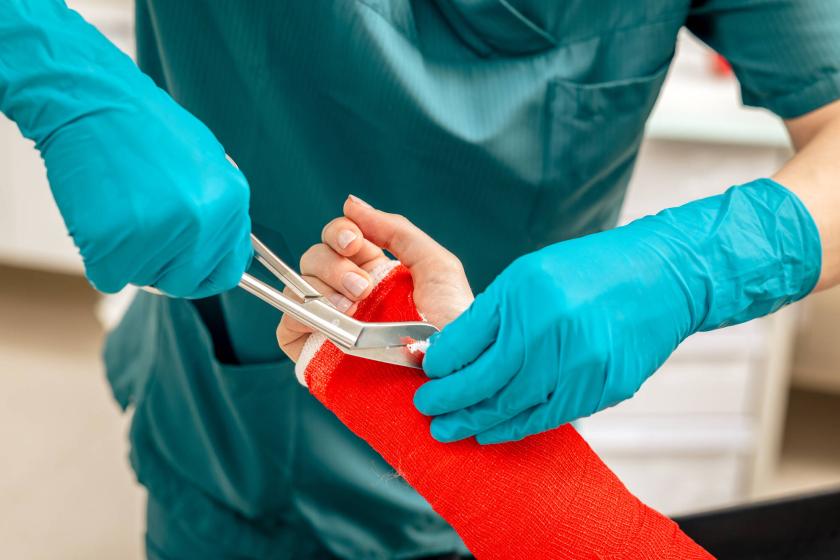
Murtunut ranne
- Murtuneen ranteen tutkimus ja kipsaus päivystyspoliklinikalla maksaa keskimäärin 540 euroa. Kustannuksista noin 50 % tulee päivystyskäynnistä, 25 % kuvantamistutkimuksista ja 25 % kipsauksesta.
- Kun ranne murtuu, yleisimmin murtuu värttinäluun alaosa. Riippuen tapauksesta ranteensa murtanut potilas joutuu pitämään kipsiä kädessään neljästä viiteen viikkoa.
- Murtumaa kontrolloidaan 1–2 kertaa riippuen siitä, onko kyseessä ollut hyväasentoinen murtuma vai murtuma, joka on jouduttu asettamaan paikoilleen.
- Aikuinen potilas maksaa yhdestä käynnistä itse 46 euroa, alle 18-vuotiaalle käynti on ilmainen.
- Rannemurtumiin liittyviä päivystyskäyntejä oli HUSissa viime vuonna reilu 3 000.
Artikkeli on julkaistu alun perin Husarissa 1/2024.
Viisaita säästöjä
Kun rahaa on niukasti, on kaikkien HUSin yksiköiden löydettävä säästöjä omasta toiminnastaan. Säästäminen ei kuitenkaan aina tarkoita heikennyksiä. Kuten seuraavat esimerkit osoittavat, parhaimmillaan se voi parantaa potilaan hoitoa ja henkilöstön työtyytyväisyyttä, kehittää toimintaa ja edistää ympäristövastuuta.

Lasten insuliinipumppudigipolku vähentää sairaalapäivien tarvetta
Terveyskylän Omapolulla sijaitseva lasten insuliinipumppudigipolku säästää vuosittain noin 90 000 euroa perinteiseen hoitoon verrattuna. Vuoteen 2026 mennessä kumuloituvien säästöjen on arvioitu olevan noin 365 000 euroa.
”Perinteisesti insuliinipumppuhoidon aloituksen yhteydessä potilas on ollut kolme päivää vuodeosastolla tai päiväsairaalassa. Kun ohjaus saadaan digihoitopolulla, sairaalapäivät on voitu pudottaa yhteen. Tämä säästää resurssia jopa 200 päivää vuodessa. Potilaat perheineenkin hyötyvät: polun ansiosta potilaiden ja heidän vanhempiensa poissaolo koulusta ja töistä on lyhyempi”, osastonlääkäri Mari Pulkkinen kertoo.
Diabeteslääkäri on etäyhteydessä perheeseen kaksi päivää pumpun aloituksen jälkeen ja tarkistaa, onko kaikki lähtenyt sujumaan hyvin. Perhe tulee diabeteshoitajan vastaanotolle tai etävastaanotolle kaksi viikkoa hoidon aloituksen jälkeen. Vähentyneet osastopäivät lisäävät pumppuhoidon saatavuutta, kun yhä useammalle potilaalle voidaan tarjota hoidon aloitusta.
Insuliinipumppudigipolku on tarkoitettu 3–15-vuotiaille potilaille vanhempineen. 60-70 prosenttia diabetekseen sairastuneista lapsista ja nuorista siirtyy digihoitopolulle kahden vuoden sisällä sairastumisesta.
Kotidialyysi parantaa potilaan elämänlaatua
Useimmille potilaille kotona tehtävä dialyysihoito on hyvä vaihtoehto, sillä hoidon voi rytmittää omaan arkeen sopivaksi. Myös hoitotulokset ovat erinomaiset. Kotidialyysi ei vaadi erityistaitoja. Hoito opetetaan sairaalassa ja ammattitaitoinen henkilökunta varmistaa aina, että potilas hallitsee dialyysihoidon ennen kotiin siirtymistä.
”Tiedämme erilaisista tutkimuksista, että potilaan ennuste ja vointi ovat paremmat, jos hän hoitaa itsensä kotihoidossa. Myös elämänlaatu on parempi”, nefrologian ylilääkäri Agneta Ekstrand sanoo.
Potilaalle koituvan arjen helppouden lisäksi kotidialyysi säästää rahaa.
Sairaalaympäristössä toteutetun keskushemodialyysin vuosikustannukset ovat noin 74 000 euroa potilasta kohden. Kotihemodialyysin hinnaksi tulee noin 31 000 euroa, joten dialyysi voi tulla yli puolet edullisemmaksi kotona tehtynä kuin sairaalassa toteutettuna.
Kotidialyysihoitajan työ on suhteellisen itsenäistä ja kotidialyysit ovatkin pitkälti hoitajavetoisia yksiköitä, vaikka lääkäri on tietysti mukana ja tekee kaikki lääketieteelliset päätökset.
”Kotidialyysihoitajat ovat hyvin sitoutuneita työhönsä ja tutustuvat useiden tapaamisten myötä hyvin potilaisiinsa. Monia hoitajia tällainen työ motivoi vaihtoehtona sairaaladialyysihoidolle”, Ekstrand sanoo.
Potilasruokahävikkiä torjumalla miljoonien eurojen säästöt

Potilasaterioista syntyy huomattava määrä ruokahävikkiä. Laskelmat osoittavat, että hävikkiä vähentämällä säästöt voisivat olla miljoonia vuodessa. Joka aterialta keittiöihin palautuu useita ruokatarjottimia täysin koskemattomina.
Runkopalvelujen toteuttamassa lounas- ja päivällishävikin havainnoinnissa huomattiin, että eniten aterioita jäi potilailta syömättä päivällisellä. Yleisimmät syyt koskemattomiin aterioihin ovat ruoan tilaaminen potilaalle, joka on esimerkiksi tutkimuksessa, merkitty ravinnotta olevaksi tai jo kotiutunut.
Hävikkiä syntyi havainnointiaikana joka osastolla keskimäärin yli 50 ateriaa tilatuista 450 ateriasta. Tämä tekee rahassa mitattuna noin 400 euroa viikossa kullakin osastolla. Yhden vuodeosaston hävikki olisi keskimäärin yli 20 000 euroa vuodessa ja HUSin noin sadalla vuodeosastolla yli 2 miljoonaa euroa vuodessa.
Runkopalvelujen erikoissuunnittelija Tanja Partasen mielestä kommunikaation ja informaation kulun tulisi olla mahdollisimman ajantasaista.
”Esimerkiksi potilaan tulohaastattelu vaikuttaa ruoan jakoon ja tarjoiluun merkittävästi. Myös potilaan kotiutumisen reaaliaikainen tieto vähentäisi hävikin määrää, kun tieto saadaan välitettyä keittiölle ennen ruoan valmistusta ”, hän sanoo.
Myös potilaan oma valinnanvapaus vähentää ruokahävikkiä. HUSissa ollaan kevään aikana ottamassa käyttöön Minun Ateriani -sovellus, jonka kautta potilas voi itse valita mieleisensä eri lounas- ja päivällisvaihtoehdoista.
Artikkeli on julkaistu alun perin Husarissa 1/2024.